
L’orgasmo rappresenta per uomini e donne il momento di culminante piacere nella risposta sessuale. Come abbiamo più volte sottolineato, esso si costituisce di un complesso di sensazioni psicogene ma anche di reazioni fisiologiche, che sono state studiate e misurate dai pioneri dello studio del comportamento sessuale umano.
Nell’uomo l’orgasmo è fisiologicamente associato al momento dell’emissione, in cui il liquido seminale si raccoglie nella porzione bulbare dell’uretra (inevitabilità orgasmica) e conseguentemente ai getti eiaculatori . In questo secondo momento vi è la sensazione di piacere più intenso. Come per l’eccitazione, anche l’orgasmo è regolato da riflessi spinali, limbici e corticali, tuttavia a differenza del’eccitazione esso è connotato da una reazione muscolare sotto il controllo del sistema nervoso ortosimpatico ed in parte dal sistema nervoso volontario( Fenelli, Lorenzini 2014).
E’ tuttavia un fenomeno particolarmente influenzabile da vari fattori, ed in caso di disfunzionalità in entrambi i sessi, può essere definito in base a criteri temporali: vi può essere una precocità della reazione orgasmica (eiaculazione precoce), oppure un’inibizione totale o parziale di questo momento. Già da questa prima distinzione temporale è possibile evidenziare le divergenze diagnostiche che emergono tra maschi e femmine: in caso di orgasmo precoce, solitamente per le donne non viene percepito come un problema, ed in effetti ci sono rari casi di trattamento di questa condizione; per gli uomini l’eiaculazione precoce non solo è un disturbo molto frequente,ma ad esso sono dedicate terapie farmacologiche e diversi tipi di trattamento terapeutico multimodale. Per quanto riguarda l’anorgasmia invece, la questione è ancora aperta: le donne anorgasmiche sono da sempre soggette a trattamento, la loro inibizione orgasmica è invalidante per la coppia e spesso può portare le persone in terapia per risolvere il problema. Per quanto riguarda l’uomo invece, la presenza di anorgasmia può avere due diverse chiavi di lettura: da una parte, la lunga durata della prestazione sessuale viene letta come “potenza virile”, d’altra parte, le coppie denunciano il problema ai clinici nel momento in cui sorge nella coppia la necessità di concepire. Inoltre , solitamente anche la donna non trae giovamento da prestazioni così lunghe, poiché il mancato compimento dell’orgasmo del partner si ripercuote anche sulla sua autostima e sul rapporto di coppia.

Dal punto di vista diagnostico, si sottolinea che nell’ultima edizione del DSM, l’eiaculazione ritardata è stata inserita nell’ambito delle disfunzioni sessuali che però rispetto alle ed. precedenti, sono meno inquadrate in una categorizzazione che suddivideva le problematiche in base alle fasi di risposta sessuale: desiderio, eccitazione e orgasmo. In questa edizione le fasi di risposta sessuale fanno parte di un continuum meno netto e definibile, ed in effetti questa tesi sembra essere supportata da evidenze cliniche riportate anche in letteratura. Secondo B. Apfelbaum ( autore di numerosi articoli e capitoli nel campo della terapia sessuale)infatti, l’eiaculazione ritardata porta con sé una serie di pregiudizi clinici che possono essere superati solo se si focalizza la terapia sulla mancanza di eccitazione del paziente. Innanzitutto c’è da dire che per diagnosticare questo tipo di condizione in assenza di altre patologie organiche, non si deve presentare orgasmo o eiaculazione in nessuna situazione sessuale, quindi nemmeno durante la pratica masturbatoria. Secondo l’autore la difficoltà di trattamento clinico sarebbe dovuta proprio al fatto che, invece, gli uomini con questo tipo di difficoltà presentano spesso erezioni molto prolungate, o comunque sufficienti per sostenere un rapporto. L’erezione viene letta da entrambi i partner come un segnale di eccitazione, ma come abbiamo già detto, questo tipo di reazione fisiologica può avere una via riflessa automatica, che se non è supportata anche da un desiderio ed un’eccitazione psicogena, comporta la mancanza di piacere.
Infatti secondo Apfelbaum, l’eiaculatore ritardato autentico mostrerebbe impossibilità orgasmica solo in presenza del /la partner.
Per cui quando un uomo non riesce ad eiaculare in presenza della sua partner , potrebbero esserci dei problemi a livello relazionale, che non trovano espressione se non nell’intimità: l’uomo potrebbe nutrire un sentimento astioso nei confronti della compagna e quindi la priva del suo orgasmo, o semplicemente la rabbia, la scarsa attrazione e quindi un’eccitazione non sufficiente potrebbero impedire il culminare del rapporto sessuale. Oppure , dal punto di vista psicodinamico potrebbero sussistere una serie di fissazioni infantili che riguardano il rapporto con la madre, riferimento femminile per eccellenza : la paura di essere inglobati dalla donna-madre, oppure il timore di sporcarla o sporcarsi con lo sperma, una tendenza all’ipercontrollo, la difficoltà di lasciarsi andare totalmente per paura di essere “abbandonati” dall’oggetto d’amore, infine la paura di un impegno più responsabile per una gravidanza. anche dal punto di vista eziopatogenetico Apfelbaum mette in luce gli elementi di vantaggio femminile: secondo l’autore l’eiaculatore inibito è così concentrato e dedito a compiacere la partner da presentare sempre un’erezione e non rifiutare mai un rapporto. Tale compulsione però genera risentimento, oltre che ansia e disgusto non solo per il rapporto ma anche per il proprio sperma. Ricordiamo che il problema può essere causato anche dall’abuso di alcol e droghe, o alcuni farmaci. 
Trattamento: a differenza dell’approccio terapeutico della Kaplan che prevedeva un’esposizione graduata per diminuire la fobia ad eiaculare in presenza della partner, proponendo la manovra a ponte ( una stimolazione manuale e vaginale per avvicinare sempre di più l’uomo ad eiaculare in vagina e quindi a desensibilizzare l’atteggiamento fobico), Apfelbaum propone la tecnica del “controbypassaggio” ovvero l’espressione autentica dei pensieri di rifiuto e risentimento da parte dell’uomo nei confronti della donna, che non deve sentirsi obbligato ad essere eccitato e “performante”. L’accettazione di questi suoi sentimenti conducono la persona a non sentirsi oggetto, ed a ricercare un’eccitazione autentica.
Ovviamente è importante inserire questo tipo di intervento in un contesto di supporto alla terapia di coppia che preveda anche una rieducazione ai ruoli di genere, alla sessualità, ma anche e soprattutto che ripristini un equilibrio ed una comunicazione funzionale di coppia.
Dott.ssa Sara Longari
bibliografia:
Dèttore D. Psicologia e Psicopatologia del comportamento sessuale. McGraw-Hill. Milano 2001
Fenelli A., Lorenzini R. Clinica delle disfunzioni sessuali. Carocci Faber. Roma 2012
Leiblum S.R., Rosen R.C. Principi e pratica di terapia sessuale. ED italiana a cura di A. Graziottin. Cic edizioni internazionali. Roma 2004
TI E’ PIACIUTO L’ARTICOLO? CONDIVIDILO!
FACCI SAPERE COSA NE PENSI LASCIANDOCI UN COMMENTO O SCRIVENDO UNA MAIL. IL TUO CONTRIBUTO ARRICCHISCE I CONTENUTI!
SEGUICI SUI NOSTRI SOCIAL (FACEBOOK, INSTAGRAM, TWITTER, LINKEDIN: @tiresiablog)


 Il DSM – 5 colloca il
Il DSM – 5 colloca il  L’insorgenza del
L’insorgenza del  Risulta chiaro che la valutazione clinica del paziente con DDSI necessita di una
Risulta chiaro che la valutazione clinica del paziente con DDSI necessita di una  Lo psicosessuologo adotta un approccio non giudicante caratterizzato da accoglienza ed ascolto attivo ed empatico nei confronti del paziente, al fine di guidare quest’ultimo verso il raggiungimento del benessere psicosessuale individuale e di coppia.
Lo psicosessuologo adotta un approccio non giudicante caratterizzato da accoglienza ed ascolto attivo ed empatico nei confronti del paziente, al fine di guidare quest’ultimo verso il raggiungimento del benessere psicosessuale individuale e di coppia. 
 In particolar modo viene considerato lo
In particolar modo viene considerato lo  È difficile stimare il peso che fattori organici e psicologici possono avere sullo sviluppo di questo disagio, molto spesso i fattori sono compresenti, anche se l’esperienza clinica dimostra che nella maggior parte dei casi, è l’aspetto psicologico a determinare l’insorgenza del disagio per l’uomo, ossia spesso i vissuti destrutturanti interferiscono potentemente con la salute sessuale.
È difficile stimare il peso che fattori organici e psicologici possono avere sullo sviluppo di questo disagio, molto spesso i fattori sono compresenti, anche se l’esperienza clinica dimostra che nella maggior parte dei casi, è l’aspetto psicologico a determinare l’insorgenza del disagio per l’uomo, ossia spesso i vissuti destrutturanti interferiscono potentemente con la salute sessuale. Risulta chiaro che la valutazione clinica del paziente con eiaculazione precoce necessita di una stretta interazione
Risulta chiaro che la valutazione clinica del paziente con eiaculazione precoce necessita di una stretta interazione  Pertanto bisogna integrare ad un approccio medico – farmacologico anche un intervento psicosessuologico mirato volto ad approfondire i fattori cognitivi, emotivi e relazionali che determinano il problema sessuale e orientarne quindi la risoluzione attraverso il counselling sessuologico o la terapia sessuale individuale o di coppia.
Pertanto bisogna integrare ad un approccio medico – farmacologico anche un intervento psicosessuologico mirato volto ad approfondire i fattori cognitivi, emotivi e relazionali che determinano il problema sessuale e orientarne quindi la risoluzione attraverso il counselling sessuologico o la terapia sessuale individuale o di coppia.

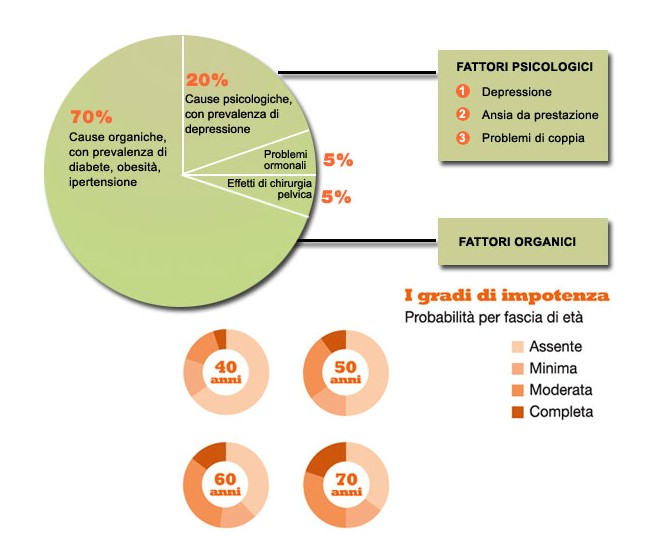 L’eziopatogenesi della DE è di tipo multifattoriale, può essere dovuta a fattori organici e/o psicogeni. Da un punto di vista organico, la DE condivide molti fattori di rischio con le patologie cardiovascolari (ipertensione, diabete, ipercolesterolemia, obesità, fumo di sigarette) ma può avere anche cause neurologiche (lesioni cerebrali e del midollo spinale e/o dei nervi periferici prodotte da traumi della regione lombosacrale e pelvica o da interventi chirurgici a livello di colon, prostata e vescica) e ormonali (deficit di androgeni, aumento della prolattina, alterazioni tiroidee). Inoltre numerosi farmaci possono indurre, direttamente o indirettamente, alterazioni dell’erezione, compresi gli antipertensivi, gli antidepressivi e i sedativi, oltre ovviamente all’alcol e alle droghe, che producono danni neuro-vascolari a medio – lungo termine. Ulteriormente, da un punto di vista psicologico, tra i fattori di rischio rientrano la depressione, i sensi di colpa e di inadeguatezza, le preoccupazioni, lo stress e l’ansia, che concorrono ad inibire la risposta erettile e il desiderio sessuale.
L’eziopatogenesi della DE è di tipo multifattoriale, può essere dovuta a fattori organici e/o psicogeni. Da un punto di vista organico, la DE condivide molti fattori di rischio con le patologie cardiovascolari (ipertensione, diabete, ipercolesterolemia, obesità, fumo di sigarette) ma può avere anche cause neurologiche (lesioni cerebrali e del midollo spinale e/o dei nervi periferici prodotte da traumi della regione lombosacrale e pelvica o da interventi chirurgici a livello di colon, prostata e vescica) e ormonali (deficit di androgeni, aumento della prolattina, alterazioni tiroidee). Inoltre numerosi farmaci possono indurre, direttamente o indirettamente, alterazioni dell’erezione, compresi gli antipertensivi, gli antidepressivi e i sedativi, oltre ovviamente all’alcol e alle droghe, che producono danni neuro-vascolari a medio – lungo termine. Ulteriormente, da un punto di vista psicologico, tra i fattori di rischio rientrano la depressione, i sensi di colpa e di inadeguatezza, le preoccupazioni, lo stress e l’ansia, che concorrono ad inibire la risposta erettile e il desiderio sessuale. La maggior parte degli uomini si vergognano e fanno fatica a rivolgersi ad uno specialista, spesso cercano dei rimedi fai da te diffusi in Internet da parte di non addetti ai lavori, che nella maggior parte dei casi si rivelano inefficaci e deludenti. Il vissuto di questi uomini è caratterizzato da un abbassamento del livello di autostima personale e sessuale che alimenta una serie di credenze disfunzionali fortemente stigmatizzanti circa l’impotenza sessuale e la perdita di virilità, fattori che incidono in maniera preponderante sulla qualità della vita e della relazione di coppia.
La maggior parte degli uomini si vergognano e fanno fatica a rivolgersi ad uno specialista, spesso cercano dei rimedi fai da te diffusi in Internet da parte di non addetti ai lavori, che nella maggior parte dei casi si rivelano inefficaci e deludenti. Il vissuto di questi uomini è caratterizzato da un abbassamento del livello di autostima personale e sessuale che alimenta una serie di credenze disfunzionali fortemente stigmatizzanti circa l’impotenza sessuale e la perdita di virilità, fattori che incidono in maniera preponderante sulla qualità della vita e della relazione di coppia.